Questo articolo riporta gli spunti emersi dal convegno organizzato dalla responsabile del Gruppo Sifo “Malattie metaboliche, malnutrizione e nutrizione clinica” dott.ssa Emilia Falcone con il patrocinato di Sifo, SINuC e Sinpe, tenutosi il 4 febbraio 2026 a Bologna.
Le malattie infiammatorie croniche intestinali (Mici) colpiscono quasi 7 milioni di persone nel mondo e circa 250.000 in Italia, con un’incidenza stimata intorno ai 10-15 nuovi casi su 100.000 abitanti all’anno. Le alterazioni fisiologiche correlate alla patologia e l’infiammazione cronica dell’apparato digerente predispongono i pazienti a sviluppare malnutrizione nel 13-27% dei casi e sarcopenia (perdita di funzionalità e massa muscolare) in oltre il 40%, conducendo a una stima di 50-60mila malnutriti. Nonostante alcuni pazienti vedano insorgenza della malattia in età pediatrica, il picco di insorgenza è tra i 20 e i 30 anni.
La malnutrizione correlata a patologia (Drm) è associata a esiti clinici peggiori, tra cui recidive più frequenti, risposta ridotta ai trattamenti farmacologici, maggiori complicanze postoperatorie, degenze ospedaliere più lunghe e ridotta qualità della vita. Affrontare tempestivamente la Drm diventa, quindi, elemento essenziale del percorso di cura.
Il ruolo della nutrizione clinica: linee guida internazionali
Date le significative implicazioni cliniche della Drm, è essenziale identificare precocemente i pazienti a rischio nutrizionale. Il Gruppo Italiano per lo studio delle malattie infiammatorie croniche intestinali (IG-IBD) raccomanda l’adattamento degli standard di qualità dell’assistenza dell’Organizzazione Europea per la Colite e il Crohn (Ecco) all’Italia.
Tra questi sono descritte una serie di raccomandazioni sul tema della nutrizione, quali eseguire in tutti i pazienti affetti da Mici uno screening nutrizionale alla diagnosi e a ogni visita di follow-up, integrandolo con il monitoraggio periodico di ferro, vitamina B12 e folati, almeno una volta l’anno o in caso di riacutizzazione o intervento chirurgico. Questo consentirebbe l’identificazione precoce della malnutrizione e un intervento tempestivo. Le linee guida internazionali della European Society for Clinical Nutrition and Metabolism (Espen) sulla nutrizione clinica nelle Mici (2021) includono la supplementazione nutrizionale orale (Ons) come prima linea di trattamento per la malnutrizione nei pazienti con Mici.
Anche il National Institute for Health and Care Excellence (Nice) in UK considera gli Ons una strategia costo-efficace, in quanto nei pazienti malnutriti sono associati a minori complicanze, riduzione delle infezioni, tempi di recupero più rapidi e minor ricorso ai servizi sanitari. Un uso appropriato della nutrizione clinica consente quindi di intercettare precocemente il rischio nutrizionale, migliorare la prognosi dei pazienti e rappresenta una strategia costo efficace per il Ssn.
La differenza tra Afms e integratori
Nell’identificazione di soluzioni alle carenze nutrizionali, è importante distinguere il ruolo degli integratori alimentari da quello degli alimenti a fini medici speciali (Afms) tra cui i supplementi nutrizionali orali (Ons) in particolare. Gli integratori sono destinati a soggetti con aumentato fabbisogno o scarso apporto di specifici nutrienti, fungendo da integrazione alla normale dieta.
L’uso è destinato al consumatore senza controllo medico, ma in base alle informazioni fornite in etichetta, che richiede la sola notifica al Ministero della Salute. Gli Ons, invece, appartengono alla categoria degli Afms, da usare sotto controllo medico e destinati a pazienti con specifiche esigenze nutrizionali dovute a condizioni cliniche che richiedono supporto nutrizionale completo o parziale.
Affinché un prodotto possa essere classificato come Afms è necessario verificarne la non sovrapponibilità con gli integratori e la presenza di solide evidenze scientifiche che ne supportino l’uso nella gestione nutrizionale della patologia. Dopo la notifica dell’etichetta al Ministero della Salute, ai sensi del D.lgs. 111/1992, il prodotto viene valutato dalla Commissione competente e, se conforme, inserito nel Registro degli Alimenti a Fini Medici Speciali pubblicato sul sito del Ministero.
Solo a seguito di questa iscrizione l’Afms può essere incluso nelle procedure di gara pubbliche e quindi rimborsato dal Ssn ai pazienti. Tuttavia, l’accesso a questi prodotti non è uniforme sul territorio italiano: solo sei categorie di Alimenti rientrano nei Lea, mentre gli Ons per le Mici non sono attualmente erogati dal Ssn, se non in alcune Regioni con provvedimenti specifici. Questo Comporta quindi una notevole difformità tra pazienti in tema di fornitura a carico del paziente o del Ssn a seconda della politica regionali.
Gli Afms per le Mici sono costo efficaci
Un recente studio condotto dal Ceis‑Eehta dell’Università di Roma Tor Vergata sul database del Ministero della Salute rappresenta la prima evidenza italiana sull’impatto economico della malnutrizione in 3.682 pazienti ospedalizzati con diagnosi principale o secondaria di Mici. Lo studio è stato presentato nel 2025 come poster ai seguenti congressi: 47° Espen Congress on clinical nutrition and metabolism, Ispor Europe Congress, Ispor Rome Chapter, congresso nazionale Sinpe.
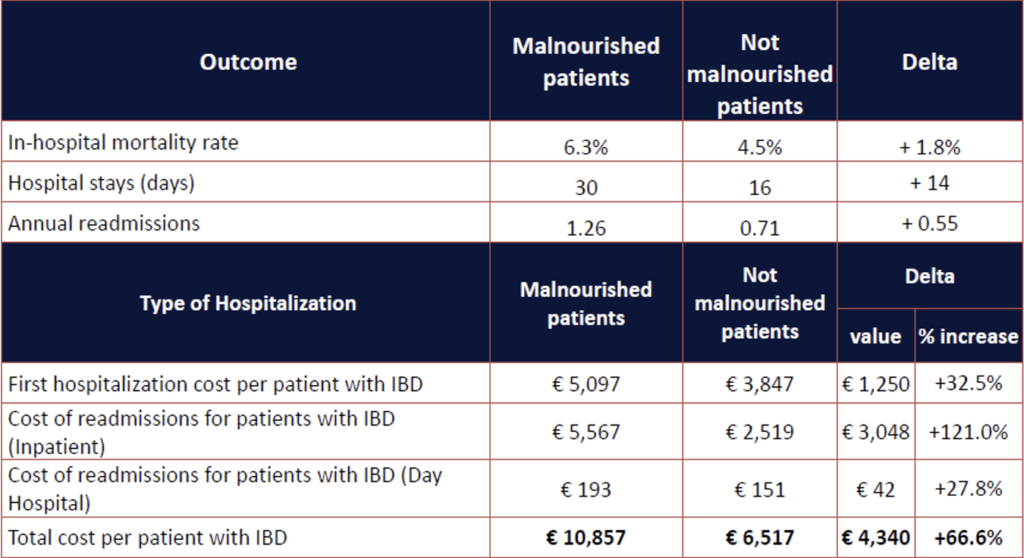
L’analisi mostra che i pazienti con Mici malnutriti presentano un tasso di mortalità intra‑ospedaliera superiore (+2%), una degenza più lunga (+14 giorni) e un maggior numero di riammissioni, rispetto ai pazienti con Mici non malnutriti. Nel complesso, il costo sanitario per un paziente con Mici malnutrito è del 66% più alto rispetto a un paziente non malnutrito (10.857 € vs 6517 €).
La prevalenza di malnutrizione riportata nelle schede di dimissione ospedaliera risulta inoltre molto più bassa (3,1%) rispetto alle stime della letteratura, suggerendo una sottodiagnosi o sottocodifica, probabilmente legate all’assenza di Drg dedicati e rimborsi specifici. L’incidenza reale di malnutrizione è quindi verosimilmente sottostimata.
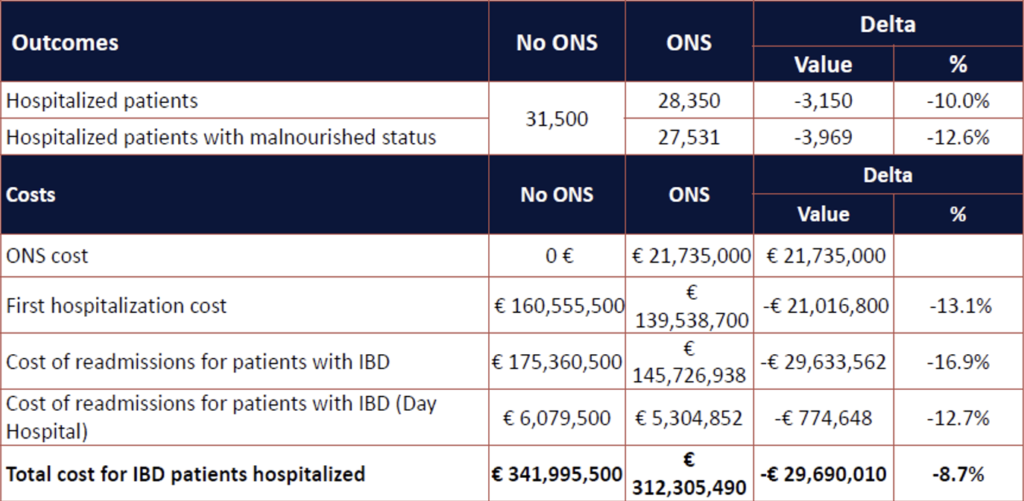
La cost‑consequence analysis sull’uso degli Ons nei pazienti malnutriti con Mici evidenzia un potenziale significativo: trattare con Ons con una spesa pari a 21 milioni di € per il 30% dei pazienti malnutriti può ridurre le ospedalizzazioni del 12% e generare un risparmio annuale di circa 29,7 milioni di euro (8,7%) per il Ssn già nel primo anno.
Questi dati mostrano come la malnutrizione rappresenti un importante risparmio economico per il Ssn ma anche un’opportunità per migliorare la qualità di vita dei pazienti.
Come gli enti pubblici possono accedere agli Afms che non rientrano nei Lea?
Le politiche di approvvigionamento degli extra Lea, tra cui gli Afms per patologie come le Mici, variano significativamente sul territorio nazionale. Le Regioni non soggette a Piano di rientro hanno la facoltà di decidere se estendere la propria assistenza a prestazioni extra Lea, mentre le Regioni in Piano di rientro non dispongono di questa autonomia e sono vincolate al rispetto del Piano.
Per le amministrazioni sanitarie nelle Regioni che hanno acconsentito certe politiche di acquisto di extra Lea, il Nuovo Codice dei Contratti Pubblici (D.lgs. 36/2023) offre diverse possibilità per garantirne l’approvvigionamento di Afms. Una prima opzione è l’attivazione di una gara, che può essere preceduta da una consultazione preliminare di mercato utile a valutare la presenza di operatori, le caratteristiche tecniche dei prodotti e l’eventuale esistenza di alternative. Questa fase aiuta a costruire un capitolato adeguato alle esigenze dei pazienti e a verificare il livello di concorrenza.
Una volta concluso il dialogo tra stazioni appaltanti e operatori economici, si procede alla pubblicazione della gara. In questa fase, il Codice contempla strumenti come accordi quadro pluriennale, ovvero un accordo tra l’amministrazione aggiudicatrice e più operatori economici, particolarmente utili per gestire forniture articolate. L’art. 59 disciplina poi la ripartizione delle percentuali di affidamento in questi casi di multi-aggiudicazione.
Il Codice consente, inoltre, una gestione flessibile dei contratti in corso. L’art. 120, comma 9, disciplina il cosiddetto quinto d’obbligo: se in corso di esecuzione si rende necessario un aumento o una diminuzione delle prestazioni, la stazione appaltante può imporne l’esecuzione alle stesse condizioni originariamente previste, fino al 20% dell’importo contrattuale, a condizione che tale facoltà sia stata espressamente prevista nei documenti di gara.
Per le amministrazioni sanitarie, questo strumento consente di fronteggiare variazioni nei fabbisogni dei pazienti senza ricorrere a una nuova procedura di affidamento. Infine, quando un prodotto extra Lea non è incluso in una gara attiva ma risulta comunque necessario per un paziente specifico, le strutture sanitarie – se autorizzato a livello regionale – possono ricorrere a una procedura d’acquisto per singolo paziente, basata sulla presenza di un piano terapeutico e motivata con una relazione clinica dettagliata dello specialista richiedente.
La richiesta di approvvigionamento verrà poi valutata dal farmacista e inoltrata con il proprio nullaosta agli uffici competenti per gli atti amministrativi propedeutici all’acquisto. Le modalità operative per attivare questa fornitura possono variare da Regioni a Regione. Questo affidamento diretto consente di garantire l’accesso tempestivo al prodotto autorizzato anche in assenza di una fornitura centralizzata.
Autori:
Adriana Pompilio
SOD Farmacia, Azienda Ospedaliera Ospedali Riuniti, Ancona
Maria Francesca Guidi
SC Farmacia Ospedaliera, ASL Torino 4, Ivrea
Adriano Cristinziano
UO Farmacia, AO Ospedali dei Colli – Ospedale Monaldi, Napoli
Emilia Falcone
UOS Farmaceutica Oncologica e Galenica Clinica, USL Toscana Sud Est, Grosseto
Roberta Di Turi
UOC Farmacia Ospedaliera, ASL Roma 3, Roma
Emma Giordani
UOC Politica del Farmaco e dei Dispositivi Medici, ASL Rieti, Rieti
Guarda le videointerviste con
Andrea Buda, Presidio Ospedaliero Santa Maria del Prato, Firenze
Marina Taus, Azienda Ospedaliera Ospedali Riuniti, Ancona
Gianluca Matteo Sampietro, Asst Rhodense
Maurizio Muscaritoli, Policlinico Umberto I, Roma
Articolo realizzato con il contributo non condizionante di